
�yINDEX�z
�u���Ɖu�Ö@�v�͂���ی��̋��t�̑ΏۂɂȂ�H
-

���k��
���k���F40��j���ł��B��N����x����ŖS�����܂����B���͂���ی��ɉ������Ă����̂ł����A�����Ԃ�O�ɉ��������ی��������̂ŁA��ꂽ�͍̂ŏ��ɂ����������Ƃ��̐f�f���t��50���~�̂݁B����Ȃ������ƒɊ����Ă��܂��B���̎����āA����̍ŐV���Â��C�ɂ���悤�ɂȂ�܂����B�u���Ɖu�Ö@�v�Ƃ����V�������Ö@�̃j���[�X���ς܂����B���̎��Â�����ی��̑ΏۂɂȂ�̂ł��傤���H
-
���cFP�F���Ɖu�Ö@�́A��p�×{�A�Ö@�A���ː��Ö@�̎O�厡�Â�Ɖu�Ö@�ɑ����A��5�̂��Ö@�Ƃ��Ē��ڂ���Ă��鎡�Ö@�ł��B��p����������Ĕ������i�s��������Âł��A�����̎��Ö@�ɔ�ׂĕ���p�����Ȃ��̂����_�ł����A�܂��܂����Â�����{�݂͏��Ȃ��A�ی��K�p�ɂȂ邪�������肳��Ă��܂��B����ی��̋��t�̑ΏۂɂȂ邩�ǂ����́A�ی���̋K�莟��ł����A�V�����^�C�v�̎��Â����ɁA�ی���Ђ⏤�i���e�ɂ���đ傫���Ή����قȂ�̂�����ł��B
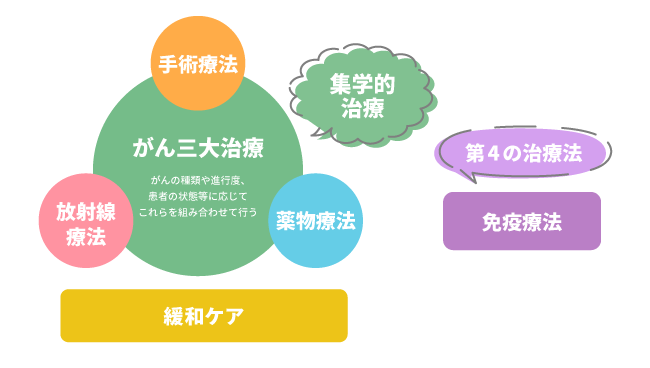
���Â̎O�厡�ÂƂ́H
�{�R��������3�b�u�ŋ߂̂���ی��̃g�����h�ƑI�ѕ��v�ŁA����ی��I�т�3�̃|�C���g�����Љ�܂����B�����ő�1�̃|�C���g�Ƃ��ċ������̂́A�u���̂����ÂɑΉ����Ă��邩�v�Ƃ����_�ł��B
����ł́A���̂��Â��ǂ̂悤�ɂȂ��Ă���̂��A���Ɖu�Ö@�̐����̑O�ɁA�����Â̍\�}���ǂ̂悤�ɂȂ��Ă���̂��������Ă��������Ǝv���܂��B
����̎��Ö@�Ƃ����A��\�I�Ȃ̂́A��p�A���ː����ÁA�Ö@(�R����܁A�z�������܂Ȃ�)��3�ł��B
�ǂ̎��Ö@�𒆐S�ɐi�߂Ă������́A����̎�ނ�X�e�[�W�i�a���j�A����̑傫���A�[���Ȃǂ̓����ɉ����āA�N��⍇���ǂ̗L���Ȃǂ����Ă��Č��߂��܂��B


��ʓI�ɂ́A��������i�����������܂��S���ɗ��܂��Ă����ԂŇT������U�����ڈ��j�̏ꍇ�͎�p���A�i�s����i�����������g�D�����̐[���܂ŐZ�����Ă����ԂŁA�U������W�����ڈ��j�₪�ق��̑���֓]�ڂ��Ă���ꍇ�͖Ö@���D��I�ɑI������܂��B
�������A���זE�x����∫�������p��ȂǁA�Ö@�̌��ʂ������A���u�]�ڂ��₷�����������邪��ɂ��ẮA�����ł����Ă���p�����Ö@���I�����ꂽ��A���҂���̑S�g��Ԃ�̒��ɂ���ẮA���g�̓I���S�̌y�����ː����Â��I�����ꂽ�肵�܂��B
�����O�厡�Â͒P�Ƃōs�������łȂ��A�����̎��Â�g�ݍ��킹�čs�����Ƃ������A���ꂪ�u�W�w�I���Áv�ƌĂ����̂ł��B�������A���Â�������Ε���p���傫���Ȃ�܂��̂ŁA�Ĕ�����QOL�i�����̎��j�ւ̉e���Ȃǂ܂�����Ŏ��{����܂��B
����ɁA�O�厡�Âƕ��s���āu�ɘa�P�A�v���s���܂��B����늳��̕s���ɂ�鐸�_�I�ȋ�ɂ₪��̏Ǐ�╛��p�ɂ��ɂ݂Ȃǐg�̓I�ȋ�ɂ�a�炰�鎡�Âł��B�ɘa�P�A�Ƃ����ƁA��������̊��҂���ɍs�����̂Ƃ����C���[�W������܂����A�ŋ߂ł́A�f�f���ォ��s���邱�Ƃ����Ȃ�����܂���B
�u�Ɖu�`�F�b�N�|�C���g�j�Q��v�ŗL���ɂȂ����Ɖu�Ö@


���̂ق��ɂ��A��4�̎��Ö@�Ƃ�����̂��u�Ɖu�Ö@�v�ł��B����́A�l�Ԃ��{�������Ă���Ɖu�̗͂𗘗p���Ă�����U�����鎡�Ö@�B�������A���̌��ʂ��ؖ�����Ă���̂́A①�u�Ɖu�`�F�b�N�|�C���g�j�Q��v��p�����Ɖu�̃u���[�L���O���Ɖu�Ö@��②�Ɖu������זE���U������͂����߁A�Ɖu�ɃA�N�Z����������u�G�t�F�N�^�[T�זE�Ö@�v��2�ł��B
�܂�①�̖Ɖu�`�F�b�N�|�C���g�j�Q��́A2018�N�Ƀm�[�x����w�����w�E��w�܂���܂��ꂽ���s��w�E�{���C�搶�̌��тƂƂ��Ɂu�I�v�W�[�{�v�i���i���A�ȉ������j�̖��O�����ԂɍL�܂�܂����B
���̌�A�L�C�g���[�_�A�e�Z���g���N�A�C�~�t�B���W�A�p�x���`�I�i����������i���j�Ȃǂ��o�ꂵ�A�������F��A�זE�x����A�t�זE����A�z�W�L�������p��A������A�݂���A�������������Ȃǂŕی��K�p�ɂȂ��Ă��܂��B
������①�̃G�t�F�N�^�[T�זE�Ö@�́A�����ŕی��K�p����Ă���̂�CAR�i�L�����R����e�̈�`�q�j��p����uCAR-T�זE�Ö@�v�݂̂ł��B2019�N5���ɕی��K�p�����F���ꂽ�ہA���̎��Âɗp������u�L�����A�v�̖��A����1�l������3,349��3,407�~�Ɣ��\����A�傫���b��ɂȂ�܂����B
�ΏۂɂȂ�̂́uB�זE���}�������p�苅�������a�v�Ɓu�т܂�זE�^B�זE�����p��v�̊��҂���ł��B
�����ȊO�ɂ����܂��܂ȖƉu�Ö@������܂����A�ǂ��炩�Ƃ����A�O�厡�Âɔ�ׂĔ��W�r��Ƃ������ׂ����Ö@�B���Ì��ʂ�����ƗL�������F�߂��Ă�����̂́A�܂����Ȃ��̂�����ƌ����܂��B
�y�}�\�z�u����v���Â̑S�̐}

��5�̂��Ö@�u���Ɖu�Ö@�v�Ƃ́H
�����āA�����k�҂��C�ɂȂ�Ƃ����u���Ɖu�Ö@�v�́A����̎O�厡�ÁA�Ɖu�Ö@�ɑ�����5�̂��Ö@�Ƃ��Ē��ڂ��W�߂Ă��鎡�Ö@�ł��B
�����͊w�Ö@�ƖƉu�Ö@��g�ݍ��킹������I�ȕ��@�ŁA�č������ی��������iNIH�j�̏��ыv����t���J�����A�y�V���f�B�J���Ђ��㉟�����Đi�߂��Ă��܂����B
���Ɖu�Ö@�́A����זE�̕\�ʂɏo�Ă��邽��ς����iEGFR�j�Ɍ������鐫�������R�̂𗘗p�B���̍R�̂ɓ���Ȍ��i�ߐԊO���j�Ŕ������N�����u���������v�������������V������܂�_�H�ő̓��ɒ�������ƁA�R�̂͂���זE�����EGFR�ɂ������܂��B�������߂����ċߐԊO�����Ǝ˂���ƁA�������������w�������N�����A����זE���j���Ƃ��������݂ł��B


���Ɖu�Ö@�̍ő�̃����b�g�́A�����̎��Ö@�ɔ�ׂāA����p�����Ȃ��_�ł��B
�ߐԊO���́A�e���r�̃����R���̐M���Ȃǂɂ��g�p�����ڂɌ����Ȃ����ŁA�l�̂ɂ͖��Q�B�܂��A�R�̂𗘗p�����R�̗Ö@�͕��q�W�I��ł��łɎg���Ă��܂����A�R����܂ɔ�ׂĕ���p�����Ȃ��Ƃ͂����A����̑��B��}����ړI�̗ʂ𓊗^����Ε���p�������܂��B
����A���Ɖu�Ö@�́A���ɂ���ă|�C���g������ɍi�荞��Ŏ��Â��邽�߁A�R�̗Ö@�ɔ�ׂ�ƁA���Ȃ����^�ʂōςނƌ����܂��B
���Î��̂��A1���ڂ�2���Ԉȏォ���Ė�܂�_�H�œ��^�B2���ڂɃ��[�U���𐔕��ԁA�Ǝ˂����i�K�ōs���܂����A�����ԂŏI�����܂��i���̌�A1�T�Ԓ��x���@�j�B
����p�Ƃ��āA�o���╔�ʂ̎��ӂ̕���ƒɂ݁A��ܓ��^����̃A�����M�[�����̂ق��A���ߕq�ǂ̌X�����o�邽�߁A��ܓ��^��A4�T�Ԃ͒��˓����������Ȃǂ��������Ă��܂��B
�Ƃ͂����A�������ɂ��킽��R������Â̕���p�ɋꂵ��A�����A���ː����Â��邽�ߒʉ@������Ƃ������A����܂ł̐g�̓I�E�����I���S�Ɣ�ׂ�Ɖ_�D�̍��ł��傤�B
��p�͖�700���~�ł��ی��K�p�Ŋ��ҕ��S�͌y���I
����ɁA���҂���₻�̂��Ƒ��ɂƂ��ċC�ɂȂ�̂͌o�ϓI���S�ł��B
�����J���Ȃ́A2020�N9���A�ŏI�i�K�̗Տ������i�����j���I����Ă��Ȃ����߁A���S����L�����̌��Ƃ��������t���Ȃ���A���E�ɐ�삯�ē��{�ŏ��F���܂����B
�Ώۂ́A�؏��s�\�ȋǏ��i�s�܂��͋Ǐ��Ĕ��́u������v�ŁA�ق��Ɏ��Ö@���Ȃ��ꍇ�݂̂ł��B
���^�����܃A�L�����b�N�X®�_�H�Ò��ƁA�����Ǝ˂����Ë@���BioBlade?���[�U�V�X�e����p���邱�̌��Ɖu�Ö@�́A�u�C���~�m�b�N�X���Áv�Ƃ��Ă�A���ł�2021�N1������A���m������Z���^�[�a�@�A���������Z���^�[���a�@�A������ȑ�w�a�@��3�{�݂Ŏ��Â��n�܂�A���{�a�@�������g�����Ă��܂��B
���Ɖu�Ö@��1��̎��Âɂ������Ô�́A��ܔ�A���u��A��p��Ȃǂ��܂ߖ�700���~���x�ƍ��z�ł��i4�T�Ԉȏ゠���āA�ő�4��܂ōs�����Ƃ�����j�B
�������A�ی��K�p�����F���ꂽ���߁A���I��Õی��⍂�z�×{��x�̓K�p�����邱�ƂɂȂ�A���҂���̎��ȕ��S�͌y���ł��܂��B


�������A���̎��Â�����̂́u���{���O�Ȋw��ɔF�肳�ꂽ�w�茤�C�{�݁v�u��̓�����w���オ����v�Ȃǂ̗v���������{�݂Ɍ��肳��Ă���A�܂�20�{�ݒ��x�ƂȂ��Ă��܂��B
�u���Ɖu�Ö@�v�͖��ԕی��̋��t�̑ΏۂƂȂ�̂��H

�����_�ł́A�����������������u������v�݂̂ł����A�L�[�ƂȂ�EGFR�́A�咰�����݂���A�H������A�_������Ȃǂɂ��������܂��B
�܂��A�ߐԊO�����͂��[���͐��Z���`�܂łȂ̂ŁA�̂̕\�ʂ���Ǝ˂��Ă��錻�i�K�ł͐[���ɂ��邪��̎��Â͓���Ƃ���Ă��܂����A����A�������ȂǂŏƎ˂ł���悤�ɂȂ�A�ق��̂��Âɂ����p�ł���\���͍��܂�͂��ł��B
�ƂȂ�A�C�ɂȂ�̂́A���Ɖu�Ö@���A����ی��̋��t�̑ΏۂɂȂ邩�ǂ����ł��傤�B
�M�҂��A���ۊe�ЂɎ�ނ����Ƃ���ł́A�Ή��͉�Ђ⏤�i�Ȃǂɂ���Ă��܂��܂ł��B
���F���ꂽ�u�A�L�����b�N�X®�_�H�Ò��v����сuBioBlade®���[�U�V�X�e���v�̑g�ݍ��킹�ōs�����Â�O��Ƃ���ƁA���I��Õی����x�ɂ����Đf�Õ�V���Z�肳��Ă���A�u���@���t���v�u��p���t���v�u�ʉ@���t���v�Ɋւ��ẮA���t�̑ΏۂɂȂ�ꍇ��������ۂł��B�������A�Ή����������̂́u�R������Ë��t���v�ł��B
���Ƃ��A�u���t�ΏۊO�v�Ƃ���`�Ђ̕ی���̋K��͈ȉ��̂Ƃ���ł��i�ꕔ�����j�B
-
�u����̍R����܂܂��̓z�������܁v�Ƃ͍R����܂܂��̓z���������Â������_�ɂ����āA���̂��ׂĂ�����܂������܂��B
-
①�����K���ǂƂ��Č����J����b�ɂ�菳�F����Ă��邱��
-
②�����J����b�ɂ�鐻���̔��̏��F���ɁA�f�f�m��������͍Ĕ��܂��͓]�ڂ��m�F���ꂽ����̎��Âɑ�����\�܂��͌��ʂ������J����b�ɂ��F�߂�ꂽ����
-
③���E�ی��@�ւ̉�U���É��w���ޖ@�ɂ����i���ނ̂����k01�i�R������ᇖ�j�A�k02�i������Ö@�j�A�k03�i�Ɖu������j�A�k04�i�Ɖu�}����j�A�u10�i���×p���ː����i�j�ɕ��ނ���邱��
-
�����_�i2021�N9��29���j�ŁA��܂́A���E�ی��@�ցiWHO�j�̉�U���É��w���ޖ@�ɂ����i���ނ��Ȃ���Ă��܂���B�ق��ɂ����t�ΏۊO�Ƃ����Ђ͏�L�B�̏��������Ă��Ȃ����Ƃ𗝗R�ɋ����Ă��܂��B
����ŁA�u���t�Ώہv�Ƃ���B�Ђ̕ی���̋K��͈ȉ��̂Ƃ���ł��i�ꕔ�����j�B
-
�ΏۂƂȂ�R����܂Ƃ́A�K����j��܂��̓K���̔���E���B��}�����邱�Ƃ�ړI�Ƃ������Â̂��߂Ɏg�p���ꂽ�A�K����K���ǂƂ��Č����J����b�ɂ�菳�F����Ă����܂��w���A����܂��͏������ꂽ���_�ɂ����āA���̂����ꂩ�ɊY���������������܂��B
-
①���E�ی��@�ւ̉�U���É��w���ޖ@�ɂ����i���ނ̂���L01�i�R������ᇖ�j�AL03�i�Ɖu������j�AL04�i�Ɖu�}����j�AV10�i���×p���ː����i�j�ɕ��ނ������
-
②������b����߂���{�W�����i���ނ̈��i�ɂ����āu8742��ᇗp��v�ɕ��ނ�����܁B�������A���E�ی��@�ւ̉�U���É��w���ޖ@�ɂ����i���ނ̂���L02�i������Ö@�j�ɕ��ނ�����܂������܂��B
-
③�Đ���Ó����i�ŁA����Ɏ��ڂ��ꂽ���
-
����܂́A���{�W�����i���ށi�ԍ�874299�j�ɕ��ނ���Ă��邽�߁A�ΏۂƂȂ�܂��B
���̂ق��A�K��ɂ͊Y�����Ȃ����̂́A�����t�����F���擾�ς݂ł��邱�Ƃ���\���l�����A���{���ꂽ��Ë@�ւ⏝�a�������m�F������ŁA���t�ۂf����ȂǁA�_��ȑΉ����s���Ƃ���ی���Ђ�����܂��B�܂��A���Ɖu�Ö@�Ɍ��炸�A���Â�ړI�Ƃ��ď���̏��������A���R�f�Â��⏞��������Ă��^�̂���ی��ł�����t�̑ΏۂƂȂ�ł��傤�B
��������A�ی���̋K�莟��Ƃ����܂����A���ꂩ����V�����^�C�v�̎��Ö@���o�ꂵ���ꍇ�A�ǂ��܂Ŋ����̂���ی��ŃJ�o�[�ł���̂��H���邢�͂ǂ��܂łԕی��̖����Ƃ���̂��H
��Â̐i���ƕی����i�̃M���b�v�������ɖ��߂邩���A�܂��܂�����Ȃ��Ă������Ƃ�Ɋ����Ă��܂��B
���Q�l��
-
�E���ыv���u�ߐԊO�����Ɖu�Ö@�ɂ��V�K���Áv
https://www.jstage.jst.go.jp/article/jpstj/76/3/76_172/_pdf -
�E����ȑ�w�����a�@�u���Ɖu�Ö@�Z���^�[�v
http://www.kmu.ac.jp/hirakata/visit/treatment/suport_section/illuminax.html

���M�ďC�@���c ���q�i���낾 �Ȃ����j
CFP®�@1���t�@�C�i���V�����v�����j���O�Z�\�m
��ʎВc�@�l���҉ƌv�T�|�[�g����ږ�
CNJ�F��@������̌��҃R�[�f�B�l�[�^�[
�������告�k���i
���M�ďC�@���c ���q�i���낾 �Ȃ����j
CFP®�@1���t�@�C�i���V�����v�����j���O�Z�\�m
CNJ�F��@������̌��҃R�[�f�B�l�[�^�[
�������告�k���i
�x�R���o�g�B�����ّ�w�@�w���C����A1992�N�i���j���{�����������ɓ��ЁASE�Ƃ��ăV�X�e���J���Ɍg���B�ݐE���ɁA���Ȍ[���̖ړI��FP���i���擾��ɓ��БގЁB1998�N�A�Ɨ��nFP�Ƃ��ē]�g��}��B���݂́A�Z�~�i�[�EFP�u���Ȃǂ̍u�t�A���Ђ�G���EWeb�T�C�g��ł̎��M�A�l���k�𒆐S�ɕ��L���s���B2009�N���ɓ����m���A����̑̌������ƂɁA������͂��߂Ƃ����a�C�ɑ���o�ϓI�����̏d�v����i���銈�����s���ق��A�V��E���E����Җ��ɂ����͂��Ă���B�ߒ��Ɂm���ҁi�T�o�C�o�[�j�������Ă��ꂽ�{���̂Ƃ��� ����Ƃ����̐^���i���A���j�n�i�Z�[���X�蒟�Еی�FPS�������j�A�m���������܂�l�́A�Ȃ����������ꂢ�Ȃ̂��u���R�ɒ��܂�l�v������Ă���50�̍s���n�i���oBP�j�ȂǁB
���̑��R����

�y��1�b�z�������낻��S�z������ǁc�u����ی��v���āA����ׂ��H
2020�N8��11��(��)
���Ј��Ƃ��ē���30�㏗���ł��B�����́A���ɗ\�����]������܂��A�q�ǂ��͗~�����Ǝv���Ă��܂��B�ŋ߁E�E�E��������ǂ�

�y��2�b�z��`��������̋^�����c�B���[��\�h�I�؏������ꍇ�A����ی��̕⏞�͎���H
2020�N10��13��(��)
����A������̍��m����40��̉�Ј��ł��B���ꂩ��A��p�E���@�A�R������ÂȂǂ��s���\��ł����A���́E�E�E��������ǂ�

�y��3�b�z�ŋ߂̂���ی��̃g�����h�ƑI�ѕ�
2020�N10��29��(��)
40��j���̉�Ј��ł��B�ȂƎq�ǂ���2�l�i���w���A���w���j���܂��B���N�ɂ͎��M���������ł������A�ŋߗ��đ����ɓ�����F�l������Ɛf�f����E�E�E��������ǂ�

�y��4�b�z����ɂ����������ɖ{���ɕK�v�ȕۏ�Ƃ́H
2020�N12��18��(��)
���݁A�t���[�̃J�����}���Ƃ��ē����A���t�B�t���q�ł��B�d�����A�d���@�ނ��^��A�����Ɨ������ςȂ���������B�J���_�����{�Ȃ̂ŁA�����납�猒�N�ɂ͗��ӂ��Ă��܂����A40����㔼�ɂȂ�ƁA�����������Ȃ��Ȃ�E�E�E��������ǂ�

�y��5�b�z�����A�o�ϓI�ȗ��R�ŁA���Â̕ύX�𔗂�ꂽ��c�B�`���Âɂ����邨���ƕی��ɂ��ā`
2021�N2��5��(��)
����A�o�ϓI�ȗ��R����A���Â�ύX������Ȃ��l������Ƃ����j���[�X�����܂����B���{�͍����S�������炩�̌��I��Õی��ɉ������Ă��āA��Ô���z�ɂȂ������ɂ����z�×{��x���g����ƕ����܂��B���ہA�E�E�E��������ǂ�

�y��6�b�z�܂��Ⴂ������v�H����ی��͂����������炢���H
2021�N3��9��(��)
��N���������A30��̉�Ј��ł��B�v�́A�Ɛg�̍������Õی���l�N���ɉ������Ă���悤�Ȃ̂ł����A�����͂܂������ی��ɉ������Ă��܂���B������@�ɁA�����������Ǝv���āE�E�E��������ǂ�

�y��7�b�z�A�ƕs�\�ی��Ƃ���ی�
2021�N5��12��(��)
30��j���E�Ɛg�ł��B�V����IT��Ƃɓ��Ђ��܂��������N�O�ɑސE���A���݂̓t���[�����X��Web����Ȃǂ𐿂������Ă��܂��B�N���͖�800���~�ł��B�ł��A��������ŋ���Љ�ی����E�o��Ȃǂ��x�����ƁE�E�E��������ǂ�

�y��8�b�z���C�t�X�e�[�W�ʂ̂���ی��̑I�ѕ�
2021�N5��21��(��)
�ی��ɉ�������ۂɂ́A�u���C�t�X�e�[�W�ʂɕی����������Ƃ悢�v�Ȃǂƕ����܂��B�����������C�t�X�e�[�W�Ƃ͉��ł����H����ی��������悤�Ƀ��C�t�X�e�[�W���ς�����ꍇ�Ɍ��������ق����悢�̂ł��傤���H�E�E�E��������ǂ�

�y��9�b�z����ی��Ƃ���c�M�́A�ǂ��Ⴄ�H�ǂ��I�ԁH
2021�N9��3��(��)
30��̉�Ј��ł��B��N���������āA���݃}�C�z�[���̍w�����������ł��B��������ɁA�������̍Ȃƈꏏ�ɋΖ���̒c�̕ی��ŁA���S�ۏ�ƈ�Õۏ���m�ۂ��܂������A����ی��͂܂������Ǝv���ĉ������܂���ł����B�ł��A�Z��[�������낢�뒲�ׂĂ��邤���ɁA����c�M�t���̂��̂�I�ق����悢�̂��ȂƎv���n�߂āE�E�E�B��������ǂ�

�y��10�b�z�u���Ɖu�Ö@�v�͂���ی��̋��t�̑ΏۂɂȂ�H
2021�N10��11��(��)
40��j���ł��B��N����x����ŖS�����܂����B���͂���ی��ɉ������Ă����̂ł����A�����Ԃ�O�ɉ��������ی��������̂ŁA��ꂽ�͍̂ŏ��ɂ����������Ƃ��̐f�f���t��50���~�̂݁B����Ȃ������ƒɊ����Ă��܂��B�E�E�E��������ǂ�

�y��11�b�z��������O�ɒm���Ă����������f�Ƃ���ی��̊W
2021�N12��2��(��)
����A�l�b�g�Ń^�����g���A�A�ŊȒP�ɂ��ǂ������킩�錟�������Ƃ����j���[�X�����܂����B�܂�30��ł����A�������N�O�ɂ���ŖS���Ȃ��Ă��܂����A�������Ďq�ǂ������܂��B�ł��A�R���i�Ђł��f�ɂ͂Ȃ��Ȃ��s���ɂ����B�E�E�E��������ǂ�

�y��12�b�z����̃X�e�[�W�i�a���j�Ŏ��Ô�͂ǂ��ς��̂��H
2022�N1��26��(��)
���Ј��Ƃ��ē����A���t�B�t���q�ł��B�Ɛg�Ŏq�ǂ������܂���B�}���V������10�N�O�ɍw�����A�d���������ł��B���̐S�z���Ƃ����A�V��̂��Ƃ��炢�ł��B�ł��A�ŋ߁A�g�߂ȓ��N��̗F�l�E�m�l�����đ����ɓ�����A�咰����ɂȂ�܂����B�E�E�E��������ǂ�

�y��13�b�z�j���ʂ���ی��̍l�����i�����ҁj
2022�N4��20��(��)
�v�͉�Ј��A���̓p�[�g�œ����Ă��܂��B��l�Ƃ�40��O���ł����A�������x���������߁A�q�ǂ��͂܂�5�ŁA���ꂩ�狳����������܂����A�}�C�z�[�����w���������ł��B�E�E�E��������ǂ�

�y��14�b�z�j���ʂ���ی��̍l�����i�j���ҁj
2022�N5��10��(��)
50��O���̃t���[�����X�ł��B�ȑO�͉�Ј��ł������A��10�N�O�ɓƗ����AWeb����Ȃǂ��s���Ă��܂��B�Ȃ�4�ΔN���ŁA���Ј��Ƃ��ċΖ����Ă��܂������A��N�A������Ɛf�f���A���݂����Â𑱂��Ă��܂��B�E�E�E��������ǂ�

�y��15�b�zAYA����Ƃ́HAYA����Ƃ���ی�
2022�N8��9��(��)
30��̓Ɛg�����ł��B2�N�O�ɓ�����Ɛf�f����܂����B�X�e�[�W�͇T���ŁA���������ł����̂͂悩�����̂ł����A�܂��z���������Ò���10�N�Ԏ��Â�����\��ł��B�E�E�E��������ǂ�

�y��16�b�z����ی��Ɂu���Ґ\�o�×{�v�ւ̔����͕K�v���H
2022�N11��1��(��)
50��j���ł��B����܂ł��f�Ȃǂłُ͈���w�E���ꂽ���Ƃ͂���܂��A�Ȃ�������ɂȂ������Ƃ�����������3�N�O���炪��ی��ɉ����B����f�f�ꎞ����R������ÂȂǒʉ@���Âɑ��鋋�t�����x�����܂��B�E�E�E��������ǂ�

�y��17�b�z����ی��ɉ������Ă��ی��������Ȃ��I�H90���́u�ҋ@���ԁi�҂����ԁj�v�Ƃ́H
2022�N12��22��(��)
�挎�A����ی��ɉ�����������ł��B�����������͂܂������̒��ɖ��͂Ȃ������̂ł����A�ŋ߁A���ɂ����肪����悤�ȋC�����ĂȂ�܂���B����43�ŁA�����̂̂��f�͒���I�ɎĂ��܂��B�E�E�E��������ǂ�

�y��18�b�z���X�N���܂�60��ȍ~�̍���҂Ɂu����ی��v�͕K�v���H
2023�N3��14��(��)
�挎�A�q�{��Ɛf�f���ꂽ20��̉�Ј��ł��B��Õی��ɂ͓����Ă���A���@���p�̋��t�������܂������A�f�f�ꎞ����ʉ@�ۏ�Ȃǂ͂Ȃ��A����ς�A����ی��������Ă����c�ƌ�����Ă��܂��B�E�E�E��������ǂ�

�y��19�b�z�{���ɂ���ی��͕s�v�H���Ấu�o�ϓŐ��v�Ƃ���ی��̖���
2023�N5��18��(��)
10�N�O�����Ђ́uSBI���ۂ̂���ی��v�ɉ������Ă��܂��B�ی����������Ŏ��R�f�Â��܂߂ĕ��L���⏞������_�ɖ��͂������Č_�܂����B�����A50������ɂȂ�A�ی����������āA�V��ɔ����Ē��~�⎑�Y�^�p�ɉ��ق����悢�̂ł͂ƔY��ł��܂��B�E�E�E��������ǂ�

�y��20�b�z���҂̃A�s�A�����X�P�A�Ƃ���ی�
2023�N9��21��(��)
����A���e�@�ɍs�����ہA�u�w�A�h�l�[�V�����v�̃`���V��ڂɂ��܂����B����������V���̒E�яǁA�s���̎��̂ȂǂŁA���������������q����̂��߂Ɋ�t���ꂽ���̖тŃE�B�b�O�����A�����Œ��銈���������ł��B���̂悤�Ȏ��g�݂����邱�Ƃ����߂Ēm��܂����B�E�E�E��������ǂ�

�y��21�b�z�����`�q�p�l�������Ƃ���ی�
2023�N12��12��(��)
50��j���ł��B����A��Ђ̓������x����Ɛf�f����܂����B�X�e�[�W�W�łق��̑���ɓ]�ڂ��Ă����Ԃ̂��߁A�Ö@���邻���ł��B�ł��A�܂��̗͂�����ԂɁA�����`�q�p�l���������悤���Y��ł���ƌ����Ă��܂����B�E�E�E��������ǂ�

�y��22�b�z�`�q�{��Ƃ���ی��`�q�{�z���ٌ̈`���Ɛf�f�I����ی��ɂ͉����ł���H
2024�N3��19��(��)
20��Ɛg�̉�Ј��ł��B������q�{�f�ŗv���������̒ʒm���͂��A�w�l�ȂŌ��������Ƃ���A�u�����x�ٌ`���v�Ɛf�f����܂����B��t����́A����ł͂Ȃ��ƌ����Ă��܂��B�E�E�E��������ǂ�

�y��23�b�z�m���Ă�����������ی��́u�t�уT�[�r�X�v�̊��p�@
2024�N6��14��(��)
�ŋ߁A�ی���Ђ̕t�уT�[�r�X���ڂɕt���悤�ɂȂ�܂����B���낢��Ȃ��̂�����悤�ł����A�t�уT�[�r�X�́A���ׂĖ����Ŏ���̂ł��傤���B�܂��A�ǂ����ĕی���Ђł͕t�уT�[�r�X�����̂ł��傤���B�E�E�E��������ǂ�

�y��24�b�z���Y�`���Ƃ���ی�
2024�N7��31��(��)
SBI���ۂ̂���ی��i���R�f�Ã^�C�v�j�ɉ������Ă���40��Ɛg�i�j���j�̉�Ј��ł��B���x�A5�N�Ԃ��Ƃ̍X�V�������}���A�ی������������Ă��܂��܂��B���N�O����A�����̂��߂�NISA�Őϗ��������n�߁A�E�E�E��������ǂ�

�y��25�b�z���f�ł�������l�͂ǂꂭ�炢�H�`���f�̃����b�g�ƃf�����b�g�`
2024�N11��22��(��)
���N20�ɂȂ��w���̖��Ɏ����̂���q�{�f�̈ē����͂��܂����B�ߔN�A�q�{��͎�N�����i��ł��邻���ł����A������f�͎��������ł��B�����A���f�ł�������l�͂ǂꂭ�炢����̂ł��傤���H�E�E�E��������ǂ�

�y��26�b�z����ی��́A�����ی���ЂƑ��Q�ی���Ђłǂ��Ⴄ�H
2025�N3��26��(��)
40��̉�Ј��ł��B�������낻�낪��ی��ւ̉������������Ă��܂��B�ǂ�Ȃ���ی�������̂��A�C���^�[�l�b�g�ł������ߏ��i���������Ă݂܂������A���܂�ɂ����������āA�ǂ��I�ׂ悢�̂��킩��Ȃ��Ȃ����ł��B�E�E�E��������ǂ�

�y��27�b�z���z�×{��x�܂�������ی��Ƃ́H
2025�N6��19��(��)
��N�A����������A���݂��Ö@�Ŏ��Ò���40���w�ł��B���N��8�����獂�z�×{��x���������ɂȂ��Č��x�z���オ��ƕ����āA�S��A�k��������܂����B���́A�v�̕}�{�ɓ����Ă���̂ł����A�E�E�E��������ǂ�

�y��28�b�z����ی��Ɂu��i��Ó���v�͕K�v�H��i��Â̌���ƍl����
2025�N8��29��(��)
40��̃p�[�g��w�ł��B��Õی��ɂ͉������Ă��܂����A����ی��ɂ͖������̂��߁A�������������Ă��܂��B�C�ɂȂ�̂͐�i��Ó���ɂ��Ăł��B�q�ǂ����܂��������A�ł��邾���ی�����}�������̂ł����A�E�E�E��������ǂ�

�y��29�b�z�����ی��̌������̃^�C�~���O�ƌ��������@
2025�N11��30��(��)
40��j���E��Ј��ł��B���݁A�������Ă���ی��́A�I�g�ی�����_��Œ���ی�����@�E��p�E���l�a�Ȃǂ̈�ÕۏႪ����Ƃ��ĕt�т���Ă���p�b�P�[�W�^�̏��i�ł��B�e�Ɂu�Љ�l�ɂȂ����̂�����ی����炢�����Ă����Ȃ����v�Ƃ����E�E�E��������ǂ�

�y��30�b�z����ی��́u����^�v�Ɓu�I�g�^�v�͂ǂ��I�ԁH
2026�N2��28��(�y)
��Õی��ɂ͉������Ă��܂����A����ی��ɂ͓����Ă��炸�A�����������Ǝv���Ă��܂��B�C���^�[�l�b�g�Œ��ׂĂ݂�ƁA����ی��̂قƂ�ǂ́u�I�g�^�v�̂悤�ł��B���݁A30��㔼�ŁA�A�w�O�̎q�ǂ���2�l���܂��B�E�E�E��������ǂ�
2025�N5���@25-0068-12-011

