参考文献
1) 厚生労働省: 全国がん罹患数・率 報告, 2017
2) Order S. E.ほか: Improvement in quality of survival following whole-brain irradiation for brain metastasis. Radiology 91: 149-153, 1968
3) Brown P. D.ほか: Effect of Radiosurgery Alone vs Radiosurgery With Whole Brain Radiation Therapy on Cognitive Function in Patients With 1 to 3 Brain Metastases: A Randomized Clinical Trial. Jama 316: 401-409, 2016
4) 日本放射線腫瘍学会:放射線治療症例全国登録事業 (Japanese Radiation Oncology Database:JROD) 2018年度調査報告書., 2018
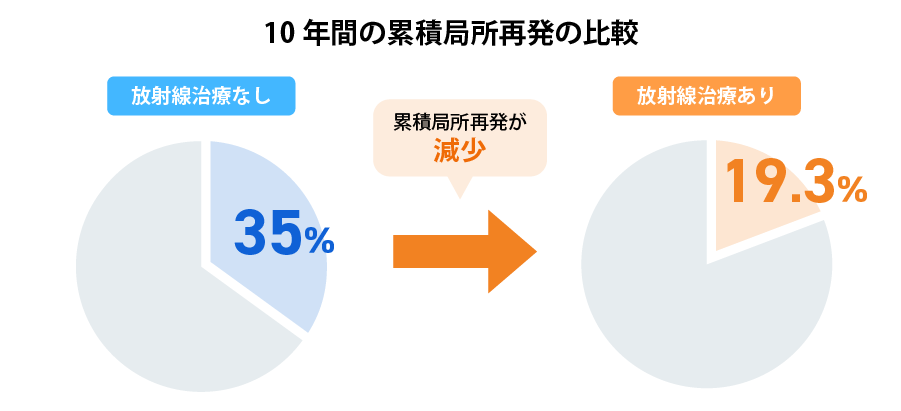
5) Darby S.ほか: Effect of radiotherapy after breast-conserving surgery on 10-year recurrence and 15-year breast cancer death: meta-analysis of individual patient data for 10,801 women in 17 randomised trials. Lancet 378: 1707-1716, 2011
6) National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology Breast Cancer. version 4. 2021. (https://www.nccn.org/professionals/physician_gls/pdf/breast.pdf) [Accessed 20 June 2021]
7) Andrade T. R. M.ほか: Meta-analysis of long-term efficacy and safety of hypofractionated radiotherapy in the treatment of early breast cancer. Breast 48: 24-31, 2019
8) Nozaki M.ほか: Final analysis of a Multicenter Single-Arm Confirmatory Trial of hypofractionated whole breast irradiation after breast-conserving surgery in Japan: JCOG0906. Jpn J Clin Oncol 51: 865-872, 2021
9) 日本乳癌学会:乳癌診療ガイドライン1 治療編 2018年版 第4版.金原出版,2018
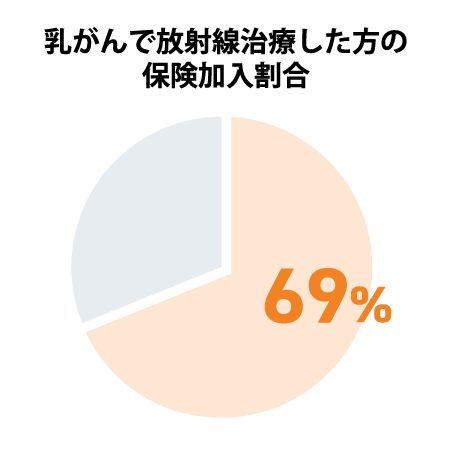
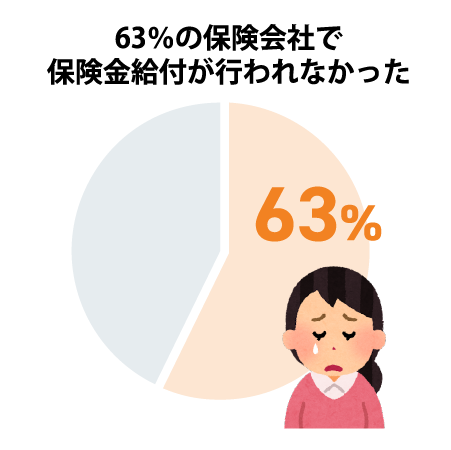
10) 河野 康一ほか: がんの放射線治療に対する給付要件である総線量50 Gy規定の廃止について. 日本保険医学会誌 110: 156-162, 2012
11) 久能木 裕明ほか: 乳房温存術後の50 Gy未満の短期照射法における生命保険の保険料の認可の状況調査報告. 日本放射線腫瘍学会第25回学術大会, 2012
2025年5月 25-0059-12-001